I linfonodi sono piccole strutture parenchimatose, delimitate da una sottile capsula fibrosa, che si trovano lungo il decorso dei vasi linfatici e servono da: filtro e difesa, regolazione del drenaggio linfatico e barriera immunologica.
Quanti tipi di linfonodi esistono?
A seconda della localizzazione, parliamo di
- Linfonodi profondi, ubicati nel: mediastino, addome, pelvi, retroperitoneo.
- Linfonodi superficiali, presenti a livello di: testa, collo, regioni sopraclaveari, epitrocleari, ascellari, inguinali, poplitee.
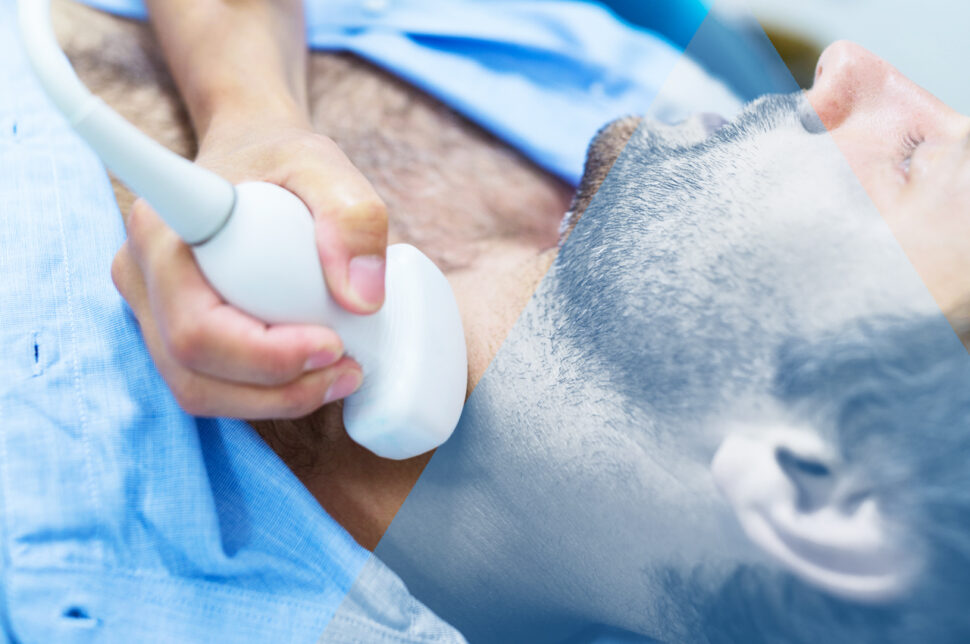
Il ruolo dell’ecografia nello studio dei linfonodi superficiali è ampiamente riconosciuto e l’ecografia rappresenta l’esame d’elezione per lo studio di una linfoadenopatia superficiale.
Fino ad alcuni anni fa, i linfonodi erano ecograficamente rilevabili se misuravano almeno 10 mm, mentre le sonde odierne possono studiare linfonodi piccolissimi, di 3-5 mm, valutandone le caratteristiche morfologiche e strutturali, nonché l’architettura interna.
Che cosa intendiamo per linfoadenopatia?
Quando riscontriamo un aumento delle dimensioni di uno o più linfonodi, per invasione da parte di cellule infiammatorie, agenti patogeni o cellule neoplastiche, possiamo parlare di linfoadenopatia.
Oltre all’aumento di volume, si possono verificare anche una modificazione della consistenza, della mobilità sui piani superficiali e/o profondi, della cute che ricopre il linfonodo, etc.
Come possiamo classificare le linfoadenopatie?
La classificazione delle lifoadenopatie, tiene conto di:
- Localizzazione, che suddivide le linfoadenopatie in superficiali e profonde
- Entità, che definisce la linfoadenopatia: isolata, regionale (se coinvolge un’area), generalizzata (quando coinvolge aree diverse)
- Meccanismo patogenetico, che le differenzia in linfoadenopatie reattive, linfoadeniti, linfoadenopatie proliferative.
Le cause più frequenti di linfoadenopatia, sono:
- malattie infettive (faringite, rosolia, mononucleosi, malattia da graffio di gatto, etc)
- malattie autoimmuni (AR, LES, s. di Sjogren, etc)
- tumori del sangue (linfomi Hodgkin e non Hodgkin, leucemie)
- tumori metastatici (melanoma, carcinoma mammario, polmonare, gastrico, etc)
- endocrinopatie-ipertiroidismo
- altre condizioni (sarcoidosi, ad esempio)
Normalmente in presenza di una linfoadenopatia, viene richiesto l’esame ecografico che, però, non può prescindere dall’indagine clinica.
Quali sono gli elementi importanti per l’inquadramento clinico di una linfoadenopatia?
Nella diagnosi clinica di linfoadenopatia, bisognerà tener conto di:
- Età e sesso del paziente
- Anamnesi. Si dovrà indagare sulle modalità d’insorgenza della linfoadenopatia, decorso temporale, modificazioni di volume, segni e sintomi associati, frequentazione di partner a rischio, professione, animali domestici, viaggi, etc
- Sede della linfoadenopatia
- Dolorabilità alla palpazione
- Dimensioni
- Forma, conservata o alterata
- Consistenza dei linfonodi (molle, elastica, duro-elastica, lignea)
- Mobilità, rispetto alla cute e ai piani profondi
- Aspetto della cute sovrastante
- Simmetria
- Numero di stazioni linfonodali coinvolte
- Ricerca di patologie a carico di organi o tessuti di riferimento
L’ecografia delle stazioni linfonodali, soprattutto quelle superficiali, può fornire informazioni rapide sulla presenza di alterazioni dei linfonodi e, spesso, anche sulla loro possibile eziologia.
Molto dipende dall’indagine clinica effettuata, che dev’essere scrupolosa, dall’esperienza dell’ecografista e dall’apparecchio utilizzato per effettuare l’esame.
L’ecografia dei linfonodi viene considerata superiore alla TC e alla RM per l’indagine delle stazioni superficiali, mentre per lo studio dei linfonodi profondi rimangono indispensabili questi due esami.
Cosa vediamo all’ecografia quando studiamo i linfonodi?
Ecograficamente i linfonodi si presentano come piccole formazioni ovalari dotate di un’insenatura chiamata ilo attraverso la quale entrano ed escono i vasi sanguigni. L’ecostruttura interna assomiglia a quella di un rene.
L’indagine viene effettuata in B-mode per quel che riguarda morfologia, dimensioni e struttura interna.
Con il power doppler, che deve essere regolato per bassi flussi, si può valutare la vascolarizzazione del linfonodo, un dato molto importante per determinarne la natura.
Cosa puoi prenotare in HTC?
In HTC, a Stradella-PV in via Martiri Partigiani 33, puoi prenotare:
- Tutte le Ecografie (studio dei linfonodi, addome completo, reni e vie urinarie, etc)
- Ecocolordoppler venosi e arteriosi
- Ecografie specialistiche: ginecologiche e ostetriche, anche in 3D e 4D; muscolo-scheletriche; ecocardiografie, etc
- Ecografie speciali: Polmonare; ricerca PFO; Arterie renali per studio dell’ipertensione arteriosa; Anse intestinali; Sonoisterografia; etc
- Ecografie low-cost (stessi operatori, medesimi ecografi, ma con un tempo di attesa da 12 a 16 giorni)
LA TECNOLOGIA in HTC:
- 3 Ecografi Mylab Esaote carrellati
- 1 Ecografo Esaote trasportabile a domicilio
- 1 Ecografo GE Voluson
- Sonde per ecografie addominali, vascolari, ostetriche-ginecologiche, transvaginali, transrettali, cardiologiche, piccole parti e parti molli
Telefona allo 0385 246861 per prenotare la tua ecografia o per chiedere maggiori informazioni
Categoria: News
Commenti : Commenti disabilitati su Ecografia per lo studio dei linfonodi superficiali: fondamentali esperienza e inquadramento clinico
26 Luglio 2023